W onkologii nadal brakuje małoinwazyjnych metod leczenia
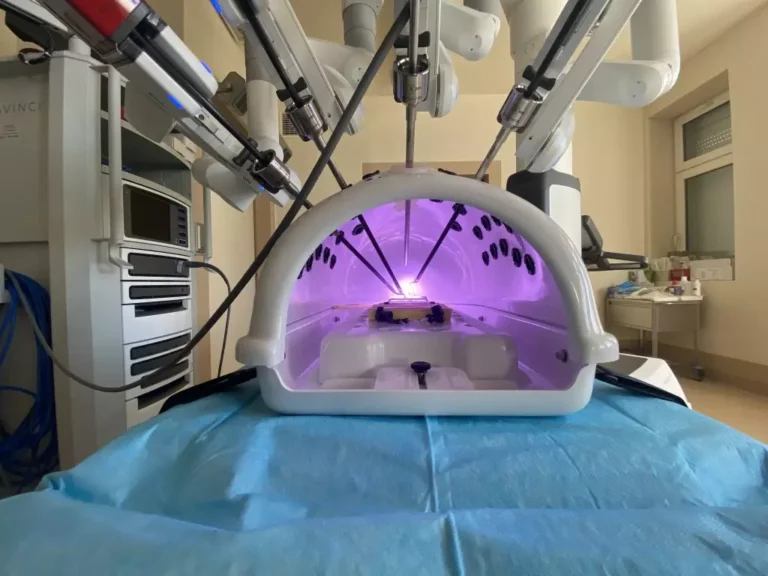
W onkologii nadal nie stosuje się w naszym kraju wielu małoinwazyjnych metod leczenia, wykonywanych w ramach tzw. radiologii interwencyjnej – twierdzi dr hab. Grzegorz Rosiak z Warszawskiego Uniwersytetu Medycznego. Podkreśla, że jednym z głównych powodów jest brak odpowiedniego sprzętu.
Zabiegi termoablacji i krioablacji umożliwiają zniszczenie nowotworów bez operacji chirurgicznej
.Specjalista, który jest wiceprzewodniczącym Sekcji Zabiegowej Polskiego Lekarskiego Towarzystwa Radiologicznego, przypomina o tym z okazji Międzynarodowego Tygodnia Świadomości Onkologii Interwencyjnej. W tym roku jest on obchodzony od 27 do 31 października.
Dr Rosiak wyjaśnia, że radiologia interwencyjna, nazywana też zabiegową, to dziedzina medycyny, w której lekarze wykonują zabiegi lecznicze i diagnostyczne pod kontrolą badań obrazowych, takich jak RTG, tomografia komputerowa, rezonans magnetyczny lub USG. – Jej częścią jest onkologia interwencyjna, czyli radiologia interwencyjna w onkologii, specjalizacja zajmująca się małoinwazyjnym leczeniem pacjentów z chorobami nowotworowymi – tłumaczy.
Radiologia interwencyjna może być wykorzystywana na każdym etapie choroby nowotworowej. Obejmuje szeroki zakres procedur, zarówno zabiegowych, jak i diagnostycznych. W ramach diagnostyki małoinwazyjnej wykonuje się biopsje, by pobrać do badań komórki nowotworowe (do badań histopatologicznych i molekularnych). W przypadku zabiegów terapeutycznych stosuje się takie techniki, jak termoablacja, krioablacja, chemoembolizacja i radioembolizacja.
Wykonywane jest także leczenie bólu przy użyciu tzw. neurolizy (niszczenie włókien nerwowych), blokad, krioneurolizy, a także leczenie powikłań po innych terapiach onkologicznych (np. drenaże ropni, embolizacje krwawień). – Dzięki nim wielu pacjentów może uniknąć dużych operacji chirurgicznych, a czas powrotu do zdrowia jest znacznie krótszy – zaznacza dr Rosiak.
Radiolodzy interwencyjni wykonują biopsje gruboigłowe pod kontrolą tomografii komputerowej, pozwalające precyzyjnie pobrać materiał z guza wątroby, płuca, nerki, trzustki, węzłów chłonnych czy kości. – Dzięki temu możliwe jest szybkie i pewne postawienie diagnozy oraz dobór leczenia celowanego. Niestety, w Polsce wciąż zbyt często stosuje się biopsje cienkoigłowe, które nie dostarczają wystarczającej ilości materiału diagnostycznego i często wymagają powtórzenia – uważa wiceprzewodniczący Sekcji Zabiegowej Polskiego Lekarskiego Towarzystwa Radiologicznego.
Zabiegi termoablacji i krioablacji umożliwiają zniszczenie nowotworów bez operacji chirurgicznej. – Przez cienką igłę wprowadzaną przez skórę do wnętrza guza – tłumaczy specjalista – lekarz dostarcza energię cieplną lub zimno, które niszczą komórki nowotworowe. Zabieg trwa kilkadziesiąt minut, a pacjent najczęściej wraca do domu po jednym, dwóch dniach. Metody te stosuje się w leczeniu guzów wątroby, płuca, nerki czy kości i są one obecne w międzynarodowych wytycznych onkologicznych już od ponad 20 lat.
Pod kontrolą angiografii lekarz wprowadza cewnik do naczynia krwionośnego zaopatrującego guz i podaje lek lub materiał radioaktywny bezpośrednio do nowotworu, ograniczając toksyczność dla zdrowych tkanek. Zabiegi te są szczególnie skuteczne w leczeniu guzów wątroby i w wielu przypadkach stanowią one bezpieczniejszą i bardziej efektywną alternatywę dla klasycznej chemioterapii. – Radiolodzy interwencyjni wykonują też zabiegi zmniejszające ból oraz procedury ratujące życie, takie jak drenaże ropni czy embolizacje krwawiących naczyń.
Dr Rosiak uważa, że dzięki takim metodom można uniknąć ponownych operacji i znacznie skrócić czas hospitalizacji. Z tego powodu radiologia interwencyjna w onkologii to jedna z najbardziej dynamicznie rozwijających się dziedzin współczesnej medycyny. W krajach Zachodu jest jednym z czterech podstawowych filarów leczenia onkologicznego – oprócz onkologii klinicznej, chirurgii i radioterapii.
W styczniu br. wykonano ogromny krok naprzód [Grzegorz Rosiak]
.Niestety, według szacunków Polskiego Lekarskiego Towarzystwa Radiologicznego aż 90 proc. polskich pacjentów onkologicznych nie ma dziś dostępu do procedur radiologii interwencyjnej – zwraca uwagę radiolog interwencyjny, który wykonał wiele pionierskich w naszym kraju tego rodzaju zabiegów. Były wśród nich przeprowadzone niedawno pierwsze w Polsce zabiegi termoablacji i krioablacji pierwotnego raka płuca.
– W Polsce nadal nie stosuje się wielu małoinwazyjnych metod leczenia, które w innych krajach dają realną szansę na wyleczenie. Zamiast tego dominują starsze, często paliatywne metody terapeutyczne, mniej skuteczne dla pacjenta i znacznie droższe dla płatnika publicznego. Tymczasem radiologia interwencyjna obniża koszty terapii, zmniejsza liczbę powikłań, skraca czas hospitalizacji i ogranicza potrzebę wizyt ambulatoryjnych, przynosząc jednocześnie lepsze wyniki leczenia – zapewnia dr Rosiak.
Specjalista przyznaje, że w styczniu br. wykonano ogromny krok naprzód, gdy Ministerstwo Zdrowia wprowadziło refundację termoablacji i krioablacji guzów płuc, kości i nadnerczy. – To przełomowa decyzja, która otwiera drogę do szerszego stosowania tych nowoczesnych, małoinwazyjnych metod leczenia nowotworów. Niestety, w większości ośrodków brakuje odpowiedniego sprzętu, przez co nawet refundowane procedury nie mogą być wykonywane – twierdzi.
W ramach Narodowej Strategii Onkologicznej (NSO) zaplanowano wsparcie inwestycyjne dla radiologii interwencyjnej. Do 2026 r. przewidziano sfinansowanie inwestycji w aparaturę i sprzęt medyczny do wykonywania świadczeń z zakresu radiologii interwencyjnej. – Niestety, choć na inwestycje w sprzęt medyczny w ramach budżetu NSO przeznaczono do tej pory około 1,5 mld zł, na radiologię interwencyjną nie trafiły żadne środki – przypomina dr Rosiak.
Liczymy – dodaje specjalista – że w 2026 r. środki z budżetu NSO zostaną wreszcie przeznaczone na inwestycje w aparaturę i wyposażenie pracowni radiologii interwencyjnej, tak aby realizując założenia Strategii, poprawić dostępność małoinwazyjnych metod leczenia i tym samym obniżyć koszty dla płatnika.
Zdrowie publiczne to dobro wspólne
.Państwo ma obowiązek chronić zdrowie publiczne. To oznacza nie tylko dostęp do szczepień, ale też przeciwdziałanie dezinformacji i konsekwentne budowanie zaufania do nauki. Potrzebujemy edukacji zdrowotnej, lepszej komunikacji i jasnego sygnału ze strony rządu i parlamentu: szczepienia są bezpieczne, skuteczne i ratują życie – pisze Paulina MATYSIAK.
Szczepienia stanowią jedno z kluczowych dokonań medycyny, które znacząco wpłynęły na rozwój zdrowia publicznego. Odgrywają fundamentalną rolę w profilaktyce chorób, zabezpieczaniu społeczeństw oraz budowaniu zdrowia na skalę globalną. Pozwalają nam uniknąć chorób i ich ciężkich skutków oraz umożliwiają życie w zdrowiu.
Szczepienia to nie kwestia „wiary” czy „opinii” – to kwestia wiedzy, odpowiedzialności i troski o wspólne zdrowie. Niestety w polskiej debacie publicznej zbyt często pozwalamy sobie na udawanie, że w tej sprawie można mieć „różne zdania”. Można dyskutować o organizacji systemu zdrowia, ale nie o podstawach medycyny.
Jako politycy mamy szczególny obowiązek: mówić jasno i opierać się na faktach. Tymczasem zbyt wielu przedstawicieli sceny politycznej flirtowało lub wciąż flirtuje z ruchem antyszczepionkowym – ze strachu przed utratą poparcia, dla medialnego szumu albo z czystego cynizmu. To bardzo niebezpieczna gra, której ofiarami są konkretni ludzie – dzieci, seniorzy, osoby z osłabioną odpornością.
Pod koniec ubiegłego roku Najwyższa Izba Kontroli wskazywała na poważne problemy z realizacją obowiązku szczepień ochronnych dzieci i młodzieży. Mimo jasno określonych zadań Państwowej Inspekcji Sanitarnej, związanych z nadzorem nad wykonaniem tego ustawowego obowiązku oraz zadaniami w zakresie profilaktyki, wzrosła liczba odmów szczepień, a skontrolowane organy Inspekcji oraz placówki podstawowej opieki zdrowotnej (POZ) nie zapewniły odpowiedniego poziomu wyszczepienia. W Polsce obowiązek szczepień ochronnych ze względu na wiek, według danych GUS, obejmuje ok. 7,5 mln dzieci i młodzieży. W ostatnich latach liczba odmów szczepień wzrosła z ok. 40 tys. w 2018 roku do ponad 87 tys. w 2023 roku.
Z informacji pokontrolnej NIK wynika, że działania Głównego Inspektoratu Sanitarnego oraz objętych kontrolą Powiatowych Stacji Sanitarno-Epidemiologicznych i jednostek podstawowej opieki zdrowotnej nie zapewniły zalecanego przez Światową Organizację Zdrowia ok. 90-95 proc. poziomu wyszczepienia, m.in. przeciw: odrze, śwince, różyczce, błonicy, tężcowi, krztuścowi, pneumokokom, poliomyelitis. Tym samym nie zagwarantowano bezpieczeństwa epidemiologicznego populacji. Analizy i oceny epidemiologiczne wykonane przez siedem PSSE ujawniły nieosiągnięcie tego wskaźnika, a w jednej ze skontrolowanych jednostek POZ stwierdziły zaledwie 17-procentowy poziom wyszczepienia. Zdecydowanie warto zajrzeć do raportu z tej kontroli [LINK].
Jako społeczeństwo starzejemy się, nie tylko w Polsce, w całej Europie. Choroby zakaźne, którym niestraszne przecież granice między państwami, stanowią duże zagrożenie dla osób w podeszłym wieku, których system immunologiczny jest osłabiony. Wiele osób starszych choruje przewlekle, a to wpływa na ich odporność. Jest sens szczepień wśród starszych osób – daje to szansę na uniknięcie choroby w ogóle bądź na jej bardzo łagodny przebieg bez powikłań.
Państwo ma obowiązek chronić zdrowie publiczne. To oznacza nie tylko dostęp do szczepień, ale też przeciwdziałanie dezinformacji i konsekwentne budowanie zaufania do nauki. Potrzebujemy edukacji zdrowotnej, lepszej komunikacji i jasnego sygnału ze strony rządu i parlamentu: szczepienia są bezpieczne, skuteczne i ratują życie.
Tekst dostępny na łamach Wszystko co Najważniejsze: https://wszystkoconajwazniejsze.pl/paulina-matysiak-zdrowie-publiczne-to-dobro-wspolne/
PAP/MB


